Frontaler Schnitt, der die linke Herzkammer des Herzens zeigt, die das sauerstoffreiche Blut aus der Lunge in den Körperkreislauf pumpt.
Radiologische
Untersuchungsbereiche
Unsere fortschrittlichen Kardio-CT-Untersuchungen bieten eine nicht-invasive, präzise Methode zur Diagnose und Behandlung von Herz- und Gefäßerkrankungen. Diese Technologie ist besonders wichtig für die frühzeitige Erkennung von Erkrankungen, die unbehandelt zu schwerwiegenden Gesundheitsproblemen führen können. Zusätzlich führen wir umfassende Gefäßuntersuchungen durch, um das gesamte Spektrum der vaskulären Gesundheit abzudecken, einschließlich spezifischer Angiographien der Halsgefäße, Aorta, Becken-Bein-Gefäße und Nierenarterien.
Die Angiographie, ein diagnostisches bildgebendes Verfahren zur Darstellung von Blutgefäßen, wird mittels Magnetresonanztomographie (MRT-Angiographie) oder Computertomographie (CT-Angiographie) durchgeführt, wobei unsere Radiologen Gefäßerkrankungen und Gefäßveränderungen erkennen, beurteilen und diagnostizieren. Informieren Sie sich auch über die Vorteile des Kardio-CT für detaillierte Herzuntersuchungen in unserem Beitrag «Herzgesundheit im Fokus …».
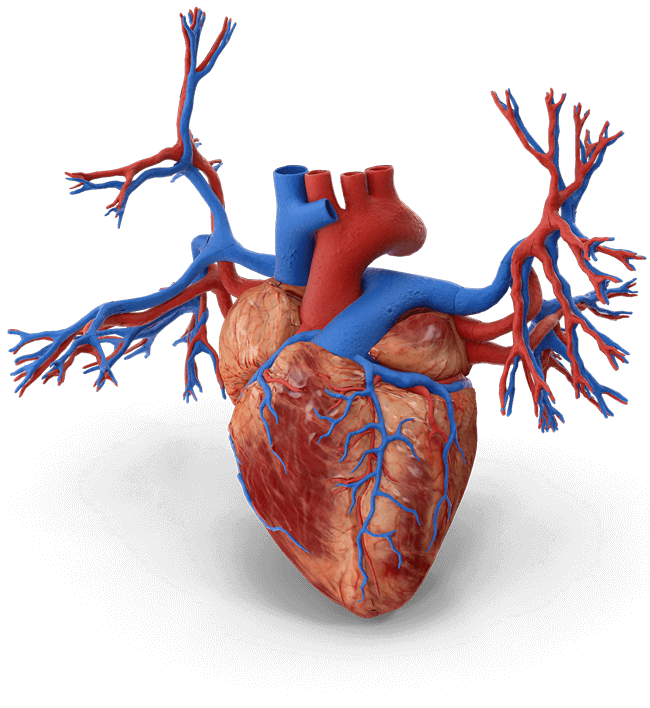
Angiographie: Angiographie bezeichnet das diagnostische bildgebende Verfahren zur Darstellung von Blutgefäßen mittels Magnetresonanztomographie (MRT-Angiographie) oder Computertomographie (CT-Angiographie). Dabei wird ein Kontrastmittel in die Gefäße injiziert, um Gefäßerkrankungen und Gefäßveränderungen sichtbar zu machen. Dieses Verfahren wird je nach Fragestellung speziell für Arterien (Arteriographie) angewandt und bietet entscheidende Informationen zur Beurteilung von Arteriosklerose, Thrombose und anderen Gefäßanomalien.
Kardio-CT: Detaillierte Betrachtung der Herzkranzgefäße zur Erkennung von Verengungen oder Verschlüssen zur Diagnostik von Aortenaneurysma, Lungenembolie, Herzklappenerkrankungen und kongenitalen Herzfehlern. Diese Untersuchungen sind wichtig für die Planung von präventiven Maßnahmen und therapeutischen Ansätzen.
Detaillierte Betrachtung der Herzkranzgefäße zur Erkennung von Verengungen oder Verschlüssen. Diese Untersuchungen sind entscheidend für die frühzeitige Diagnose und Behandlungsplanung bei koronaren Herzkrankheiten (KHK). Koronare Herzkrankheiten umfassen Zustände wie Angina pectoris (Brustenge verursacht durch Verengung der Herzblutgefäße) und Herzinfarkte, die durch die Verengung oder Blockierung der Koronararterien verursacht werden. Diese Arterien versorgen das Herz mit Sauerstoff und Nährstoffen. Eine eingeschränkte Blutzufuhr kann zu Brustschmerzen, Kurzatmigkeit und anderen schwerwiegenden Herzproblemen führen.
Myokarditis, eine Entzündung des Herzmuskels (Myokard), kann durch eine Vielzahl von Ursachen hervorgerufen werden, darunter virale Infektionen, bakterielle Infektionen, und autoimmune Reaktionen, bei denen das Immunsystem fälschlicherweise gesunde Herzmuskelzellen angreift. Auch bestimmte Medikamente und Toxine können eine Myokarditis auslösen. Die Erkrankung ist besonders relevant für Menschen mit bestehenden Herzerkrankungen, einem geschwächten Immunsystem oder jene, die kürzlich eine Infektion durchgemacht haben.
Die Symptome der Myokarditis variieren stark und können von leichten Beschwerden wie Müdigkeit und Brustschmerzen bis zu schweren Symptomen wie Herzrhythmusstörungen (Arrhythmien), Kurzatmigkeit und in schweren Fällen einem plötzlichen Herztod reichen. Der Verlauf der Krankheit kann akut oder chronisch sein, wobei die chronische Form oft zu einer anhaltenden Schwächung der Herzfunktion führt, bekannt als dilatative Kardiomyopathie, bei der das Herz vergrößert und weniger effizient bei der Blutpumpe ist.
Die Diagnose erfolgt in der Regel durch eine Kombination aus klinischer Untersuchung, Bluttests, die Entzündungsmarker und kardiale Biomarker aufzeigen, einem Elektrokardiogramm (EKG), das elektrische Aktivitäten des Herzens misst, sowie einer Magnetresonanztomographie (MRT) des Herzens, die detaillierte Bilder des Herzmuskels liefert. In einigen Fällen kann auch eine endomyokardiale Biopsie (Gewebeprobe des Herzmuskels) notwendig sein, um die Diagnose zu bestätigen.
Die Behandlung der Myokarditis hängt von der Ursache und der Schwere der Symptome ab. Sie kann Medikamente zur Unterstützung der Herzfunktion und zur Behandlung von Symptomen, Bettruhe und in schweren Fällen Therapien umfassen, die darauf abzielen, das Immunsystem zu modulieren und Entzündungen zu reduzieren. Präventive Maßnahmen schließen die Vermeidung von bekannten auslösenden Infektionen und den Schutz vor Herzerkrankungen ein.
Im schlimmsten Fall kann eine unbehandelte Myokarditis zu dauerhaften Schäden am Herzmuskel, Herzversagen oder plötzlichem Tod führen, weshalb eine frühzeitige Diagnose und Behandlung entscheidend sind.
Die MRT liefert detaillierte Bilder des Herzmuskels und macht subtile Veränderungen wie Ödeme (Flüssigkeitsansammlung im Gewebe), Fibrose (Vermehrung von Bindegewebe) oder Nekrose (Gewebetod) sichtbar, die für die Beurteilung des Entzündungsgrades und der Gewebeschäden entscheidend sind. CT wird ergänzend eingesetzt, vor allem, wenn MRT nicht verfügbar ist oder zusätzliche Informationen über die umliegenden Bruststrukturen benötigt werden.
Diese bildgebenden Verfahren sind unerlässlich, um Myokarditis von anderen Herzkrankheiten wie akutem Myokardinfarkt oder verschiedenen Kardiomyopathien, die ähnliche Symptome aufweisen können, zu unterscheiden. Die durch MRT und CT gewonnenen präzisen diagnostischen Informationen sind wichtig für die Bestätigung der Diagnose und für die Planung und Anpassung der Behandlung, insbesondere bei der Bewertung des Risikos möglicher Komplikationen.
Fachärzte tendieren dazu, Patienten für eine bildgebende Diagnostik zu überweisen, wenn Symptome der Myokarditis wie Brustschmerzen, Müdigkeit, Kurzatmigkeit oder unerklärliche Arrhythmien auftreten. Auch wenn anfängliche Untersuchungen wie EKG oder Bluttests keine klaren Ergebnisse liefern oder wenn der Verdacht auf eine Herzentzündung besteht, der durch Standardtests nicht bestätigt werden kann, wird oft eine weiterführende bildgebende Diagnostik angefordert.
Mittels MRT beurteilen wir die Struktur und Funktion des Herzens, um die spezifischen Ursachen einer Herzschwäche zu ermitteln. Diese fortschrittliche bildgebende Technik ermöglicht es uns, hochauflösende Bilder der Herzklappen, der Herzkammern und des Blutflusses zu erfassen, um Anomalien wie verdickte Herzwände oder eine eingeschränkte Pumpfunktion genau zu identifizieren. Diese detaillierte Diagnose ist entscheidend, um in Zusammenarbeit mit den behandelnden Ärzten maßgeschneiderte Behandlungspläne zu entwickeln, die darauf abzielen, die Lebensqualität unserer Patienten signifikant zu verbessern. Die MRT-gestützte Diagnostik unterstützt die Ärzte bei der Entscheidung über die besten Behandlungsoptionen, um Symptome wie Atemnot, anhaltende Müdigkeit und Flüssigkeitsretention effektiv zu behandeln und die Belastbarkeit des Herzens zu steigern.
Aneurysmen sind ernste medizinische Zustände, die durch die Erweiterung oder Ausbuchtung einer Arterienwand entstehen. Sie können in verschiedenen Teilen des Körpers auftreten, darunter:
Die Gefahr von Aneurysmen liegt in der potenziellen Ruptur (eine plötzliche Rissbildung) der Gefäßwand, was zu lebensbedrohlichen inneren Blutungen führen kann. Frühzeitige Erkennung ist entscheidend, da viele Aneurysmen zunächst keine spezifischen Symptome verursachen und daher oft unentdeckt bleiben.
Die Symptome eines Aneurysmas sind oft unspezifisch und können irreführend sein, da sie alltäglichen Beschwerden ähneln. Insbesondere bei einem abdominellen Aortenaneurysma können Symptome wie eine unerklärliche Erweiterung des Bauchumfangs, ein pulsierendes Gefühl im Bauch, Rückenschmerzen oder das Gefühl, als hätte man sich den Magen verdorben, auftreten. Diese Symptome werden häufig fehlinterpretiert, da sie auch in vielen harmloseren Kontexten vorkommen können, wie bei Muskelverspannungen, Verdauungsstörungen oder verdorbenem Essen. Solche Beschwerden, die leicht mit anderen, weniger ernsten Gesundheitsproblemen verwechselt werden können, machen Aneurysmen besonders heimtückisch. Oft wird eine korrekte Diagnose erst in einem fortgeschrittenen Stadium oder im Notfall bei einer Ruptur gestellt, was die entscheidende Rolle der Bildgebung bei der Früherkennung noch weiter unterstreicht.
Aneurysmen werden häufig zufällig bei Untersuchungen entdeckt, die aus anderen Gründen durchgeführt werden, beispielsweise während eines Bauchultraschalls, durch Röntgenaufnahmen oder bei CT- und MRT-Scans des Gehirns.
In der Radiologie Zentrum Freiburg nutzen wir fortschrittliche bildgebende Verfahren wie CT (Computertomographie) und MRT (Magnetresonanztomographie), um Aneurysmen präzise zu lokalisieren und zu bewerten. Diese Techniken ermöglichen es uns, die Größe, Form und Position von Aneurysmen genau zu beurteilen und festzustellen, ob benachbartes Gewebe oder Organe beeinträchtigt sind.
Die Behandlung eines Aneurysmas hängt von dessen Größe, Wachstumsrate und Lage ab. Kleine, stabile Aneurysmen können regelmäßig überwacht werden, während größere oder schnell wachsende Aneurysmen eine chirurgische Intervention erfordern können. Die frühzeitige Erkennung und Überwachung durch regelmäßige Bildgebung ist entscheidend, um das Risiko schwerwiegender Komplikationen zu minimieren.
Durch die Beurteilung der Funktion und Struktur der Herzklappen können wir Erkrankungen erkennen und behandeln. Dies umfasst sowohl degenerative Veränderungen, bei denen die Klappenstrukturen sich abnutzen oder verschlechtern, als auch entzündliche Prozesse. Defekte an den Herzklappen können dazu führen, dass das Blut nicht effektiv durch das Herz gepumpt wird. Bei manchen Zuständen können die Klappen das Blut nicht vollständig zurückhalten, was zu einem Rückfluss (Regurgitation) führt. In anderen Fällen können verengte Klappen (Stenose) den Blutfluss behindern und die Herzleistung verringern. Solche Probleme können Symptome wie Kurzatmigkeit, Müdigkeit, Schwindel und bei schweren Fällen sogar Herzinsuffizienz verursachen:
Eine frühzeitige Diagnose und Behandlung durch bildgebende Verfahren wie MRT oder Echokardiographie (spezialisierte Form der Ultraschalluntersuchung) sind entscheidend, um das Fortschreiten dieser Zustände zu verhindern und effektive Behandlungsstrategien zu entwickeln.
Kongenitale Herzfehler sind angeborene Fehlbildungen der Herzstruktur, die bei der Geburt vorhanden sind und die normale Herzfunktion beeinträchtigen können. Wir erkennen und bewerten diese Herzfehler bei Erwachsenen und Kindern mittels fortschrittlicher bildgebender Verfahren wie der Computertomographie (CT) und der Magnetresonanztomographie (MRT). Diese Techniken bieten detaillierte und präzise Bilder der Herzstruktur, die es uns ermöglichen, selbst komplexe Herzfehler genau zu identifizieren. Unsere präzisen Diagnoseverfahren ermöglichen eine frühzeitige Intervention, um gesundheitliche Komplikationen zu vermeiden. Durch die frühzeitige und genaue Diagnostik können wir geeignete Behandlungspläne entwickeln und die bestmöglichen Langzeitergebnisse für unsere Patienten sichern.
Durchführung von Angiographien der Halsgefäße, Aorta, Becken-Bein-Gefäße und Nierenarterien mittels MRT oder CT, um Gefäßerkrankungen und Gefäßveränderungen, einschließlich Arteriosklerose und Thrombose, zu erkennen und zu beurteilen.
Spezifische Gefäßdiagnosen:
Schmerzen in den Beinen beim Gehen, die in Ruhe nachlassen, sind nicht immer orthopädischer Natur. Wenn die Ursachen nicht im Rücken oder den Gelenken liegen, kann eine Durchblutungsstörung (PAVK) der Grund sein. Diese entwickelt sich schleichend — und bleibt oft zu lange unbemerkt. Eine MRT-Angiographie der Becken- und Beingefäße kann hier Klarheit schaffen.
Was viele nicht wissen:
Diese ziehenden Schmerzen, Kribbeln oder Taubheitsgefühle beim Gehen werden häufig mit einem Bandscheibenvorfall oder Gelenkverschleiß verwechselt. Doch gerade bei der peripheren arteriellen Verschlusskrankheit (PAVK), umgangssprachlich auch «Raucherbein» genannt, liegt die wahre Ursache oft in den Gefäßen. Ohne bildgebende Diagnostik bleibt sie lange verborgen.
Ein typischer Engpass liegt im Becken — medizinisch wie bildlich.
Denn auch wenn die Symptome in den Beinen auftreten, liegt die Ursache oft höher: am Übergang der Hauptschlagader (Aorta) in die Beckenarterien. Genau hier setzt die MRT-Angiographie an: Sie zeigt nicht nur die vermeintlich kranke Region, sondern den gesamten Verlauf — vom Becken bis in die Unterschenkelarterien.
Die MRT-Becken-Bein-Angiographie ist ein hochpräzises, strahlenfreies Verfahren zur Beurteilung von:
Millimetergenau und schonend können Engstellen, Verschlüsse oder verkalkte Abschnitte dargestellt und differenziert beurteilt werden — auch durch KI-gestützte Verfahren, die uns in der Diagnostik zusätzlich unterstützen.
Durch diesen Fortschritt kann in vielen Fällen auf die Verwendung eines Katheters und einer Gefäßpunktion verzichtet werden. Gerade im Beckenbereich, einem hochsensiblen Übergang zwischen Rumpf und Extremitäten, bedeutet das oft: weniger Belastung für den Patienten, klarere Ergebnisse und keine Bettruhe nach dem Eingriff.
Früh erkannt, lassen sich viele Gefäßerkrankungen gut behandeln — oft sogar ohne Operation. Die Radiologie kann dafür die entscheidende Grundlage liefern.
Neue Verfahren, wie beispielsweise auch die KI-gestützte Bildgebung, eröffnen faszinierende Möglichkeiten: Sie machen die Diagnostik präziser, Untersuchungen oft angenehmer – und tragen dazu bei, medizinische Abläufe zu vereinfachen oder sogar ganz neu zu denken.
Doch jede Methode braucht den Blick auf den Patienten: seine Situation, sein Umfeld, seine Geschichte.
Moderne Radiologie heißt deshalb auch, neue Wege verantwortungsvoll zu gehen, sorgfältig zu bewerten und zu entscheiden mit Blick auf das Wesentliche: Es muss zum Menschen passen — nicht nur zur Methode.
Mit modernen bildgebenden Verfahren stellen wir die Lungengefäße dar, um Blockaden schnell und effektiv zu diagnostizieren. Dies ist essenziell, um zeitnah mit der notwendigen Behandlung beginnen zu können. Eine Lungenembolie tritt auf, wenn ein Blutgerinnsel, oft aus den tieferen Venen der Beine (eine Bedingung bekannt als tiefe Venenthrombose), sich löst und in die Lunge gelangt, wo es ein oder mehrere Gefäße blockiert. Dies kann zu Symptomen wie plötzlich einsetzender Atemnot, Brustschmerzen, die sich beim Einatmen verschlimmern, und manchmal zu Husten mit blutigem Auswurf führen. Die Schwere einer Lungenembolie kann variieren. Kleinere Embolien können nur geringe Symptome verursachen und oft ohne spezifische Behandlung abklingen, während massive Embolien den Blutfluss in den Lungen stark reduzieren und zu schweren Herz- und Lungenproblemen führen können. Die frühzeitige Erkennung und Behandlung sind entscheidend, um schwere Komplikationen zu verhindern. Bildgebende Verfahren wie die CT-Angiographie der Lunge sind «Goldstandard» für die Diagnose, da sie es erlauben, das Gerinnsel direkt zu visualisieren und die Schwere der Blockade zu beurteilen.
Pulmonale Hypertonie bezeichnet einen erhöhten Blutdruck in den Lungenarterien, der zu einer Überlastung des Herzens führen kann. Pulmonale Hypertonie kann aus mehreren Gründen entstehen, einschließlich Herzkrankheiten, Lungenerkrankungen, erblichen Faktoren oder als Folge anderer zugrundeliegender Gesundheitsprobleme wie Bindegewebserkrankungen oder Lebererkrankungen. Obwohl PH oft nicht heilbar ist, ermöglicht eine frühzeitige und genaue Diagnose durch Methoden wie Echokardiographie (spezialisierte Form der Ultraschalluntersuchung) und Rechtsherzkatheter (ein Verfahren, bei dem ein dünner Schlauch durch die Venen in die rechte Seite des Herzens eingeführt wird, um Druck und Blutfluss zu messen) eine gezielte Behandlung. Diese kann den Verlauf der Erkrankung verlangsamen, Symptome lindern und die Lebensqualität der Betroffenen erheblich verbessern.
Unsere Diagnostik bestimmt den Schweregrad dieser Erkrankung, um die effektivste Behandlung einzuleiten und eine Verschlechterung des Zustands zu verhindern. Eine CT-Angiographie der Lunge kann dabei helfen, die Pulmonalarterien zu visualisieren und mögliche Ursachen der pulmonalen Hypertonie zu identifizieren, wie z. B. Lungenembolie oder strukturelle Anomalien. Ein Herz-MRT kann detaillierte Bilder des Herzens und der Pulmonalarterien liefern, insbesondere zur Beurteilung der Herzstruktur und ‑funktion, die mit der pulmonalen Hypertonie in Zusammenhang steht. Beide Bildgebungsverfahren, CT und MRT, können wertvolle Informationen liefern, abhängig von der spezifischen klinischen Fragestellung und dem gewünschten Detailgrad.
Bitte beachten Sie, dass die in unseren Beschreibungen erwähnten Symptome und Krankheitsbilder sowie die zugehörigen radiologischen Untersuchungen nicht dazu gedacht sind, unnötige Sorgen zu verursachen. Viele der genannten Symptome, wie Brustschmerzen, Kurzatmigkeit oder Herzstolpern, können auch durch weniger schwerwiegende Ursachen wie Stress oder körperliche Anstrengung ausgelöst werden. In unserer Praxis legen wir großen Wert darauf, durch gezielte und präzise Untersuchungen Klarheit zu schaffen und, wenn möglich, schwerwiegende Gesundheitsprobleme frühzeitig auszuschließen. Unser Ziel ist es, Ihnen umfassende diagnostische Sicherheit zu bieten und eine medizinische Betreuung zu gewährleisten, die sich durch Umsicht und Fürsorge auszeichnet.
Die frühzeitige Erkennung von Risikofaktoren wie Arterienverkalkung und anderen Gefäßveränderungen in unserer Radiologie in Freiburg ermöglicht präventive Maßnahmen, um schwerwiegende Folgeerkrankungen wie Herzinfarkte und Schlaganfälle zu vermeiden. Unsere radiologischen Untersuchungen, darunter sowohl hochmoderne CT-Scanner als auch präzise MRT-Diagnostik, gewährleisten eine schnelle und genaue Diagnostik mit minimaler Strahlenbelastung. Diese Technologien sind Schlüsselinstrumente in der prophylaktischen Herz- und Gefäßgesundheit und helfen dabei, Ihre Risiken effektiv zu minimieren.
Unsere präzisen bildgebenden Verfahren sorgen für Klarheit in Herzensangelegenheiten. Wenn Ihr Arzt eine genauere Untersuchung empfiehlt, nutzen wir fortschrittliche CT- und MRT-Technologien, um fundierte Entscheidungen über die nächsten Schritte zu ermöglichen. Kontaktieren Sie uns, wir sind für Sie da — und das sehr gerne:
Für detaillierte Patienteninformationen und spezifische Vorbereitungsmaßnahmen besuchen Sie bitte unsere Patienten-Informationsseite. Weiterführende Informationen und häufig gestellte Fragen finden Sie in unserem FAQ-Bereich.
Vertiefen Sie Ihr Verständnis für die Kardio-CT und lesen Sie unseren Gesundheits-Report: «Herzgesundheit im Fokus: Kardio-CT». Wir zeigen, wie diese fortschrittliche Technik bei der Früherkennung von Gefäßkrankheiten hilft, Risiken mindert und effektive Behandlungswege aufzeigt. Erfahren Sie mehr über den Untersuchungsablauf, die Anwendungsbereiche und wie präventive Diagnostik Ihre Herzgesundheit langfristig schützen kann.
Arteriosklerose
Entstehung, Symptome, Prävention … Informationen Schweizerische Herzstiftung
Angina pectoris
Alle Fakten zu Angina pectoris — Typische Beschwerden und Auslöser der «Brustenge» — Deutsche Herzstiftung
Hirnblutung
Hirnblutungen — Symptome, Ursachen, Behandlungen — Deutsche Hirnstiftung
Raucherbein
Informationen zur peripheren arteriellen Verschlusskrankheit (PAVK), auch bekannt als Raucherbein, und deren Auswirkungen auf Herz und Kreislauf.
Ausführungen der DGK — Deutsche Gesellschaft für Kardiologie
Schlaganfall
Was ist ein Schlaganfall? — Stiftung Deutsche Schlaganfall Hilfe
Vena-cava-Syndrom
Ursachen, Symptome und Behandlungsmöglichkeiten des Vena-cava-Syndroms, einer Erkrankung, bei der der Blutfluss zur unteren oder oberen Hohlvene behindert wird.
NetDoktor informiert
Makuladegeneration
Informationen über die altersabhängige Makuladegeneration (AMD), ihre Auswirkungen auf das Sehvermögen und die Behandlungsmöglichkeiten.
Altersabhängige Makuladegeneration — Gesundheitsinformation – Stiftung für Qualität und Wirtschaftlichkeit im Gesundheitswesen
Sie sehen gerade einen Platzhalterinhalt von Google Maps. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr Informationen