Radiologische
Untersuchungsbereiche
Radiologische Früherkennung:
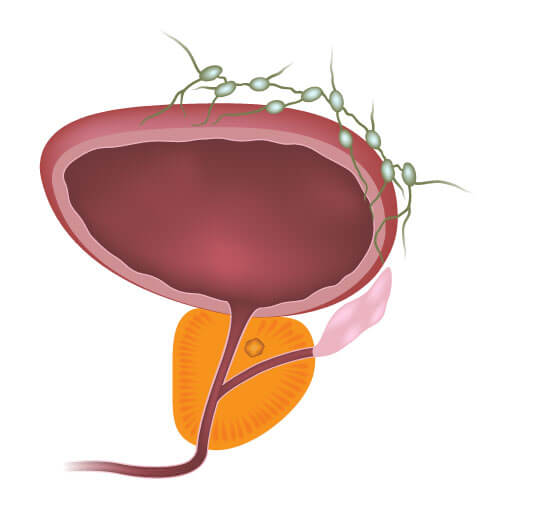
Prostata, weiblicher Unterleib und Darmvorsorge
MRT und CT: Schlüsseltechnologien für die Gesundheitsvorsorge
Die Untersuchung der Prostata, des weiblichen Unterleibs und des Darms mit fortschrittlichen Bildgebungstechnologien wie der Magnetresonanztomographie (MRT) und Computertomographie (CT) ist entscheidend für die frühzeitige Erkennung und präzise Diagnose einer Vielzahl von Erkrankungen. Diese Methoden bieten detaillierte Einblicke in spezifische Organe und unterstützen effektiv die Identifikation und Differenzierung von Erkrankungen wie Krebs, entzündlichen Prozessen und strukturellen Anomalien.
Insbesondere bei der Untersuchung der Prostata und des weiblichen Unterleibs ermöglicht die präzise Bildgebung eine differenzierte Analyse komplexer Symptome und trägt zur gezielten Planung der Behandlung bei. Auch in der Darmvorsorge bieten diese Verfahren eine zuverlässige Alternative oder Ergänzung zur klassischen Darmspiegelung und helfen, potenziell lebensbedrohliche Zustände frühzeitig zu erkennen.
Ganzheitliche Gesundheitsvorsorge:
Von der Diagnose bis zur Therapie
Die Magnetresonanztomographie (MRT) bietet besonders detaillierte Einblicke in die Prostata, den weiblichen Unterleib und den Darm. Diese Technologie ist unerlässlich zur Beurteilung von Strukturveränderungen, Tumoren und entzündlichen Erkrankungen. Ihre Fähigkeit, präzise und nicht-invasiv Bilder zu liefern, macht die MRT besonders wertvoll für die Früherkennung von Prostatakrebs sowie für die Untersuchung von Erkrankungen der Gebärmutter und Eierstöcke bei Frauen. Auch in der Darmvorsorge ist sie eine zuverlässige Methode, die oft ohne Kontrastmittel auskommt. Dank ihrer Genauigkeit können kleinste Veränderungen erkannt und Krankheitsverläufe kontinuierlich überwacht werden, was das Risiko falscher Diagnosen erheblich verringert.
Die Computertomographie (CT) zeichnet sich durch ihre Schnelligkeit und Präzision aus und wird häufig in Notfallsituationen eingesetzt. Sie ist besonders effektiv bei der Erkennung von Tumoren, Metastasen und strukturellen Anomalien. Darüber hinaus bietet die CT präzise Leitbilder für Biopsien, was die Sicherheit der Diagnose erhöht. Auch in der Darmvorsorge stellt sie eine wertvolle Ergänzung oder Alternative zur klassischen Darmspiegelung dar. Die CT ist unverzichtbar für die Akutdiagnostik und spielt eine entscheidende Rolle bei der Planung chirurgischer Eingriffe.
Früherkennung von Prostatakrebs
MRT-Untersuchungen der Prostata sind besonders genau und können signifikante Prostatakarzinome zuverlässig identifizieren oder ausschließen. Die multiparametrische MRT, die wir zusätzlich mit Hilfe von künstlicher Intelligenz (KI) auswerten, liefert detaillierte Informationen über die Aggressivität des Tumors, was für die Planung der Behandlung entscheidend ist (weitere Informationen zur Befundung mit KI: mdprostate — Automatisierte Befundung von Prostata MRTs). Dies ist in der Prostatakrebsvorsorge besonders relevant, da die MRT eine hohe Genauigkeit aufweist und andere Methoden wie Ultraschall oder PSA-Tests ergänzt. Darüber hinaus wird die MRT oft eingesetzt, wenn traditionelle Methoden wie rektale Untersuchungen oder PSA-Tests keine eindeutigen Ergebnisse liefern oder bei Patienten, die eine nicht-invasive und weniger unangenehme Untersuchungsmethode bevorzugen.
Diagnose von Erkrankungen des weiblichen Unterleibs
Die MRT ist besonders wertvoll bei der Abklärung von Unterleibsschmerzen und unklaren Blutungen bei Frauen. Sie erweist sich als unschätzbar bei der Erkennung schwer diagnostizierbarer Zustände wie Endometriose und Ovarialtumoren, die mit anderen Untersuchungsmethoden oft schwer zu erkennen sind. Insbesondere bei unklaren Befunden oder wenn die Ergebnisse traditioneller Untersuchungen nicht eindeutig sind, bietet die MRT zusätzliche präzise Informationen.
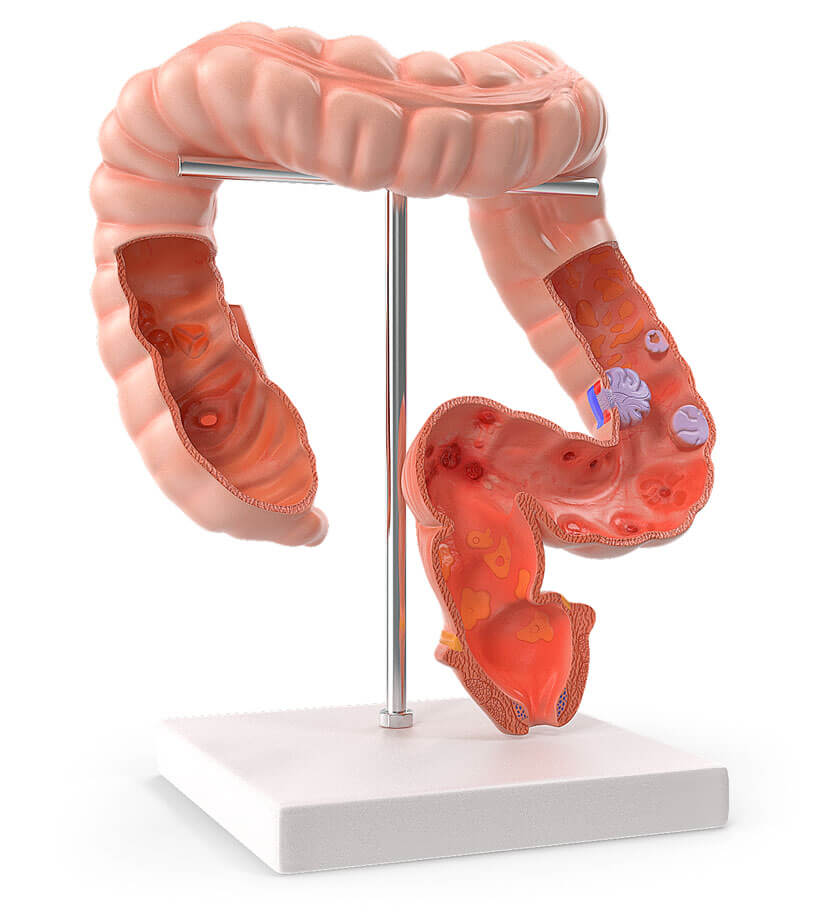
Darmvorsorge
Während traditionelle Methoden wie die Koloskopie (Darmspiegelung, bei der der Dickdarm mit einem Endoskop untersucht wird) direkt zur Entfernung von Polypen genutzt werden können, bietet die MRT wichtige Einblicke bei der Erkennung und Bewertung von Darmkrebs und anderen abdominalen Erkrankungen (Erkrankungen der Bauchorgane und des Bauchraums), bevor invasive Maßnahmen (medizinische Eingriffe, die in den Körper eingreifen, z. B. Operationen oder Biopsien) erforderlich werden. Die MRT wird oft als ergänzende Methode eingesetzt, wenn die Ergebnisse einer Koloskopie unklar sind oder wenn eine nicht-invasive Methode bevorzugt wird.
Identifikation vielfältiger Erkrankungen
Sowohl die MRT als auch die CT sind unerlässlich zur Diagnose einer breiten Palette von Erkrankungen, die den Unterleib betreffen. Diese Technologien ermöglichen es, die Ursachen von Symptomen zu erkennen, die durch andere diagnostische Verfahren möglicherweise nicht aufgedeckt werden. Besonders bei schwierigen oder unklaren Befunden bieten diese bildgebenden Verfahren wertvolle zusätzliche Informationen, die zu einer präziseren Diagnostik führen.
Häufige Erkrankungen und Diagnosen
Prostata
Prostatakrebs (Prostatakarzinom):
Prostatakrebs entwickelt sich durch unkontrolliertes Zellwachstum in der Prostata und führt zu malignen (bösartigen) Tumorbildungen. Diese Krebszellen können sich von der Prostata auf andere Körperteile ausbreiten. Die genauen Ursachen von Prostatakrebs sind nicht vollständig geklärt, jedoch sind Alter (meist ab 50 Jahren), familiäre Vorbelastungen, ethnische Herkunft (höheres Risiko bei afrikanischen und afroamerikanischen Männern) und Ernährungsgewohnheiten bekannte Risikofaktoren.
Eine gesunde Ernährung, reich an Obst und Gemüse, sowie regelmäßige körperliche Aktivität können das Risiko senken. Es wird empfohlen, Risikofaktoren wie Rauchen und übermäßigen Alkoholkonsum zu vermeiden, die mit einer höheren Wahrscheinlichkeit für die Entwicklung von Prostatakrebs in Verbindung gebracht werden.
Symptome und Frühwarnzeichen
In den frühen Stadien verursacht Prostatakrebs oft keine Symptome und bleibt daher unbemerkt, bis er fortgeschritten ist. Zu den ersten Anzeichen können gehören: Schwierigkeiten beim Urinieren, häufiges nächtliches Wasserlassen, Blut im Urin oder Sperma, sowie Schmerzen im unteren Rücken, Becken oder Oberschenkeln. Fortgeschrittene Stadien können durch Knochenschmerzen und erheblichen Gewichtsverlust gekennzeichnet sein.
Die Phasen des Prostatakrebs
- Phase 1: Der Tumor ist noch klein und beschränkt sich auf die Prostata. In dieser Phase wächst er sehr langsam und zeigt möglicherweise nur minimale oder keine Symptome. Die Blase, der Harnleiter (Urethra), und das Samenbläschen (Seminal vesicle) sind nicht betroffen.
- Phase 2: Der Tumor wächst weiter, bleibt aber größtenteils innerhalb der Prostata. Es könnte zu ersten Symptomen wie Schwierigkeiten beim Wasserlassen kommen, da der Tumor anfängt, Druck auf die Harnröhre auszuüben. Die umliegenden Strukturen, wie die Blase oder die Lymphknoten, sind noch nicht betroffen.
- Phase 3: Der Tumor beginnt, sich über die Prostata hinaus auszubreiten und befällt die Samenbläschen, die oberhalb der Prostata liegen. Es könnte bereits Hinweise darauf geben, dass der Tumor auch die äußeren Strukturen infiltriert. Diese Phase signalisiert ein fortgeschritteneres Tumorwachstum, das zunehmend aggressiv wird.
- Phase 4: Der Tumor greift die Lymphknoten in der Nähe der Blase an. Dies wird durch Pfeile dargestellt, die darauf hinweisen, dass der Tumor möglicherweise über die Lymphknoten Metastasen in umliegendes Gewebe oder andere Organe streuen könnte. Die Streuung des Tumors in die Lymphbahnen signalisiert eine fortgeschrittene Tumorprogression, die eine systemische Behandlung erfordert.
Studien belegen, dass eine frühe Erkennung von Prostatakrebs entscheidend zur Verbesserung der Heilungschancen beiträgt. Regelmäßige Vorsorge und eine frühzeitige Diagnose durch bildgebende Verfahren wie MRT sind daher unerlässlich, um effektive Behandlungsstrategien rechtzeitig zu planen. Dies kann nicht nur die Überlebensrate signifikant erhöhen, sondern auch die Möglichkeit bieten, den Krebs zu einem Zeitpunkt zu behandeln, an dem er möglicherweise vollständig geheilt werden kann.
Diagnose und Früherkennung
Die multiparametrische MRT («Prostata-MRT») ist ein entscheidendes Werkzeug in der Früherkennung und zur Beurteilung der Tumoraggressivität, was für die Planung der Behandlung wesentlich ist. Diese hochpräzise Bildgebungstechnik ermöglicht es, die exakte Lage und Größe des Tumors zu bestimmen und hilft, unnötige Biopsien zu vermeiden. Die MRT ist auch vorteilhaft, weil sie präzisere Informationen liefert als andere Methoden, die gelegentlich Krebszellen übersehen könnten, die nahe am Biopsiebereich liegen. Viele Männer bevorzugen die MRT für die Vorsorge und Früherkennung, da sie als weniger invasiv und unangenehm empfunden wird im Vergleich zu traditionellen Untersuchungen wie der Tastuntersuchung oder Biopsie.
Fortschritte in den technologischen Entwicklungen und der Einsatz intelligenter Software und KI auf dem Gebiet der MRT ermöglichen eine immer präzisere Erkennung und Beurteilung eines Tumors. Neben verbesserter Bildanalyse macht die radiologische Untersuchung die Planung von zielgerichteten Therapien und minimalinvasiven chirurgischen Eingriffen unerlässlich.
Mehr im «Gesundheits-Report»
Wir empfehlen Ihnen unseren Beitrag «Prostatakrebs Vorsorge: Früherkennung durch MRT» für detaillierte Informationen über die Vorsorge von Prostatakrebs. Zusammenhänge, Symptome, Krankheitsverlauf und vieles mehr.
Benigne Prostatahyperplasie (BPH):
Eine häufige Alterserscheinung bei Männern ist die benigne Prostatahyperplasie (BPH), bekannt als Prostatavergrößerung. Sie ist gekennzeichnet durch ein gutartiges Wachstum der Prostatadrüse, die vorrangig Männer über 50 Jahre betrifft. Der Begriff «benigne» bedeutet, dass es sich nicht um eine Krebserkrankung handelt, und «Hyperplasie» beschreibt ein vermehrtes Zellwachstum, das über das gewöhnliche Maß hinausgeht. Diese Vergrößerung resultiert aus hormonellen Veränderungen im Alter, insbesondere einem Ungleichgewicht zwischen Testosteron und Östrogen, das zu einer Vermehrung des Prostatagewebes führt.
Symptome und Diagnose
BPH ist charakterisiert durch eine Verengung der Harnröhre, was zu verschiedenen Problemen beim Wasserlassen führt. Zu den häufigsten Symptomen zählen:
- Häufiger Harndrang, insbesondere nachts (Nykturie).
- Schwacher Urinstrahl und ein Gefühl von unvollständiger Blasenentleerung.
- Startschwierigkeiten beim Wasserlassen und Unterbrechung des Harnflusses.
- Nachträufeln nach dem Wasserlassen.
Mit der Zeit kann die Blase überlastet werden, was zu einer zunehmenden Restharnbildung führt — der Urin kann nicht vollständig entleert werden, was die Blase zunehmend füllt. Diese chronische Überbelastung kann in seltenen Fällen zu einer Überlaufinkontinenz führen, bei der der Urin unkontrolliert austritt, weil die Blase übervoll ist. In seltenen Fällen kann die chronische Überlastung der Blase auch zu Komplikationen wie Infektionen oder Nierenschäden führen, wenn der Urin nicht vollständig entleert wird.
Diese Symptome können die Lebensqualität erheblich beeinträchtigen. Obwohl BPH eine häufige Ursache für diese Symptome ist, ist es wichtig, sie von Prostatakrebs zu unterscheiden, da beide Zustände ähnliche Anzeichen aufweisen können. Die Magnetresonanztomographie (MRT) spielt eine entscheidende Rolle bei dieser Differenzierung und bietet detaillierte Einblicke in die Struktur der Prostata. Diese präzise Bildgebung ist wesentlich für die Planung der weiteren Behandlung, sei es medikamentös oder chirurgisch.
Bedeutung der Früherkennung und Behandlung
Früh erkannt, ist BPH in der Regel gut behandelbar. Regelmäßige medizinische Untersuchungen sind daher empfehlenswert, da sie helfen, die Entwicklung der BPH zu überwachen und zeitnah geeignete Maßnahmen einzuleiten. Dies trägt dazu bei, die Symptome zu kontrollieren und potenzielle Komplikationen, wie akute Harnverhaltung oder Nierenschäden, zu vermeiden.
.
Weiblicher Unterleib
Endometriose
Endometriose ist eine oft schmerzhafte Erkrankung, bei der Gewebe, das der Gebärmutterschleimhaut ähnelt, außerhalb der Gebärmutter wächst. Obwohl die genaue Ursache der Endometriose unbekannt bleibt, deuten Studien auf eine Kombination aus genetischen Faktoren, hormonellen Einflüssen und Immunabweichungen als mögliche Auslöser hin. Typischerweise sind Frauen im gebärfähigen Alter von Endometriose betroffen, besonders jene mit einer familiären Vorbelastung oder einem frühen Menstruationsbeginn, was das Risiko der Erkrankung erhöht.
Besonderheiten und Symptome
Die Symptome der Endometriose sind oft unspezifisch und werden nicht selten als normale Menstruationsbeschwerden abgetan. Zu den häufigsten Beschwerden zählen starke Schmerzen während der Menstruation und chronische Unterleibsschmerzen, die auch außerhalb der Menstruationsperioden auftreten können. Darüber hinaus ist Endometriose eine führende Ursache für Unfruchtbarkeit bei Frauen.
Entscheidung für eine MRT bei Endometriose
Die Entscheidung, eine MRT zur Diagnose von Endometriose einzusetzen, basiert oft auf einer Kombination aus anhaltenden, schwer erklärbaren Symptomen und der Notwendigkeit einer detaillierten Untersuchung vor möglichen chirurgischen Eingriffen. MRTs bieten eine nicht-invasive Möglichkeit, die Ausdehnung und genaue Lokalisation von Endometrioseherden zu visualisieren. Dies ist besonders in Betracht zu ziehen, wenn herkömmliche Methoden wie Ultraschall unzureichend sind oder wenn die Symptome die Lebensqualität der Patientin stark beeinträchtigen. Die MRT spielt eine entscheidende Rolle bei der Diagnose und Überwachung der Endometriose, insbesondere bei der nicht-invasiven Beurteilung der Ausdehnung und genauen Lokalisation der betroffenen Bereiche. Durch den detaillierten Einblick, den die MRT in das Becken bietet, können betroffene Gewebe und Organe präzise dargestellt werden, was für eine effektive Behandlungsplanung und gegebenenfalls chirurgische Interventionen unerlässlich ist. Zudem wird diese Technik oft als Alternative zur Laparoskopie (ein minimalinvasives chirurgisches Verfahren, bei dem das Innere des Bauches durch kleine Einschnitte mit einer Kamera untersucht wird) genutzt, um unnötige Operationen zu vermeiden, besonders, wenn die MRT-Befunde negativ sind. Die Früherkennung durch MRT kann somit entscheidend dazu beitragen, die Lebensqualität der Betroffenen signifikant zu verbessern und langfristige Komplikationen wie Unfruchtbarkeit zu minimieren. Die Entscheidung wird häufig interdisziplinär (unter Einbeziehung verschiedener medizinischer Fachrichtungen wie Gynäkologen, Radiologen und Schmerzspezialisten) getroffen und berücksichtigt auch die Präferenzen und den Komfort der Patientin. Dies stellt sicher, dass jeder Fall individuell bewertet wird und die Patientinnen die bestmögliche Diagnose und Behandlung erhalten.
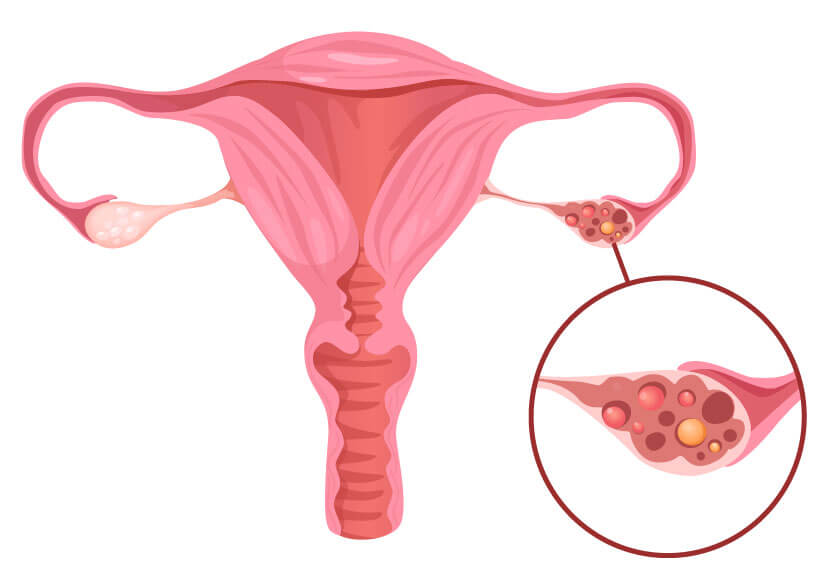
Ovarialtumore
Ovarialtumoren können sowohl gutartig als auch bösartig sein und entstehen durch unkontrolliertes Zellwachstum in den Eierstöcken. Die genauen Ursachen sind oft unbekannt, jedoch gibt es bekannte Risikofaktoren wie genetische Prädispositionen (zum Beispiel Mutationen in den BRCA1- oder BRCA2-Genen), hormonelle Einflüsse und ein höheres Lebensalter. Vor allem Frauen nach der Menopause sind anfällig, aber das Risiko kann auch bei jüngeren Frauen erhöht sein, insbesondere wenn eine familiäre Vorbelastung oder genetische Faktoren vorliegen.
Ovarialtumoren sind häufig asymptomatisch und werden oft erst bemerkt, wenn sie eine beträchtliche Größe erreicht haben. Typische Symptome umfassen Bauchschmerzen, Blähungen und eine Zunahme des Bauchumfangs. Bei bösartigen Tumoren kann es zu einer schnellen Ausbreitung kommen, weshalb eine frühe Diagnose entscheidend ist.
Diagnosemethoden
- Gynäkologische Untersuchung: Initial wird eine körperliche Untersuchung durchgeführt, um Anomalien zu identifizieren.
- Ultraschall: Dies ist die erste bildgebende Methode, die verwendet wird, um die Eierstöcke zu beurteilen und zwischen zystischen und soliden Massen zu unterscheiden.
- Bluttests: Marker wie CA-125 können Hinweise auf Ovarialkrebs geben, sind aber nicht spezifisch und können auch bei anderen Bedingungen erhöht sein.
Aufgrund der oft unspezifischen und späten Symptome können diese Tumoren mit anderen weniger schwerwiegenden Bedingungen verwechselt werden, was die Diagnosestellung erschwert. Wenn Ultraschall und Bluttests keine klare Diagnose liefern oder wenn spezifische Symptome oder bekannte Risikofaktoren vorhanden sind, wird die Magnetresonanztomographie (MRT) empfohlen.
Rolle der MRT in der Diagnostik
Die MRT ist das bevorzugte bildgebende Verfahren, um gutartige von bösartigen Tumoren zu unterscheiden und bietet eine detaillierte Ansicht der Tumorstruktur sowie seiner Beziehung zu umliegenden Geweben. Sie wird oft als Ergänzung oder Alternative zu invasiveren Methoden wie der Laparoskopie eingesetzt, um unnötige Eingriffe zu vermeiden, besonders wenn die Ergebnisse der MRT keine Hinweise auf Krebs zeigen. Dieses Verfahren ist entscheidend für die genaue Beurteilung und effektive Behandlungsplanung, insbesondere bei der Vorbereitung auf chirurgische Interventionen oder andere Therapien.
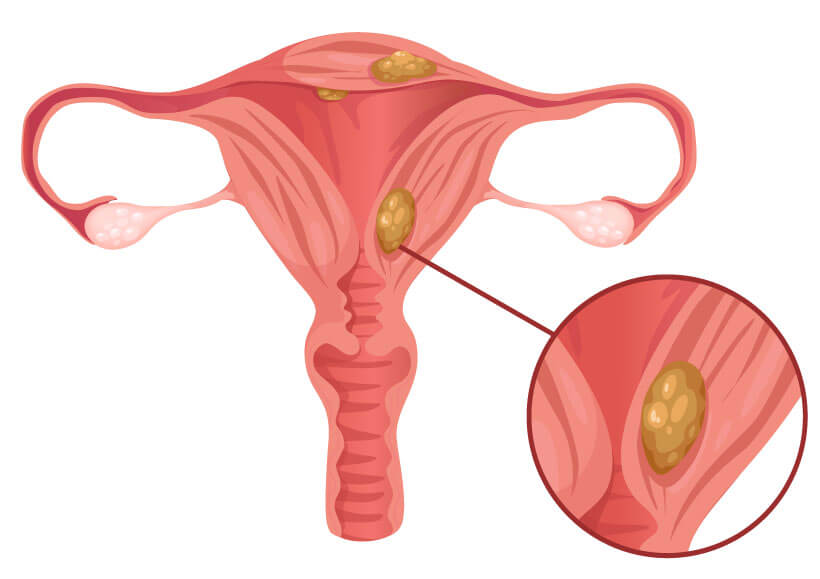
Uterusmyome
Uterusmyome, auch als Fibrome bekannt, sind gutartige Tumoren, die aus dem Muskelgewebe der Gebärmutter entstehen. Sie zählen zu den häufigsten gutartigen Tumoren bei Frauen im gebärfähigen Alter. Die genauen Ursachen für die Entwicklung von Myomen sind noch nicht vollständig verstanden, jedoch spielen hormonelle Einflüsse wie Östrogen und Progesteron eine wesentliche Rolle. Zusätzlich scheinen genetische Faktoren und familiäre Vorbelastungen das Risiko zu erhöhen.
Symptome können stark variieren; viele Frauen erleben keine Beschwerden, während andere unter starken Menstruationsblutungen, Schmerzen im Beckenbereich oder Druckgefühl, sowie Problemen beim Wasserlassen leiden. Obwohl Myome meist keine schwerwiegenden Gesundheitsprobleme verursachen, können sie bei signifikantem Wachstum zu Komplikationen wie Unfruchtbarkeit führen.
Diagnose
Der erste Schritt ist oft eine gynäkologische Untersuchung, bei der der Arzt durch Abtasten auf Vergrößerungen oder Unregelmäßigkeiten der Gebärmutter achtet. Die häufigste und bevorzugte Methode zur Erstdiagnose von Uterusmyomen ist der Ultraschall. Diese Technik ist kostengünstig, weit verbreitet und kann effektiv die Größe, Lage und Anzahl der Myome bestimmen. Ein transvaginaler Ultraschall, bei dem der Schallkopf in die Vagina eingeführt wird, bietet eine noch detailliertere Sicht auf die Gebärmutter und die Myome.
Die Magnetresonanztomographie wird in Betracht gezogen, wenn präzisere Bilder benötigt werden, insbesondere vor einer geplanten Myomentfernung oder wenn die Ergebnisse anderer Untersuchungen unklar sind. Die MRT ist besonders nützlich, um zwischen Myomen und anderen Arten von Tumoren zu unterscheiden und um die genaue Lage und das Wachstumsmuster der Myome im Hinblick auf chirurgische Planungen zu beurteilen und zielgerichtete Behandlungen zu unterstützen.
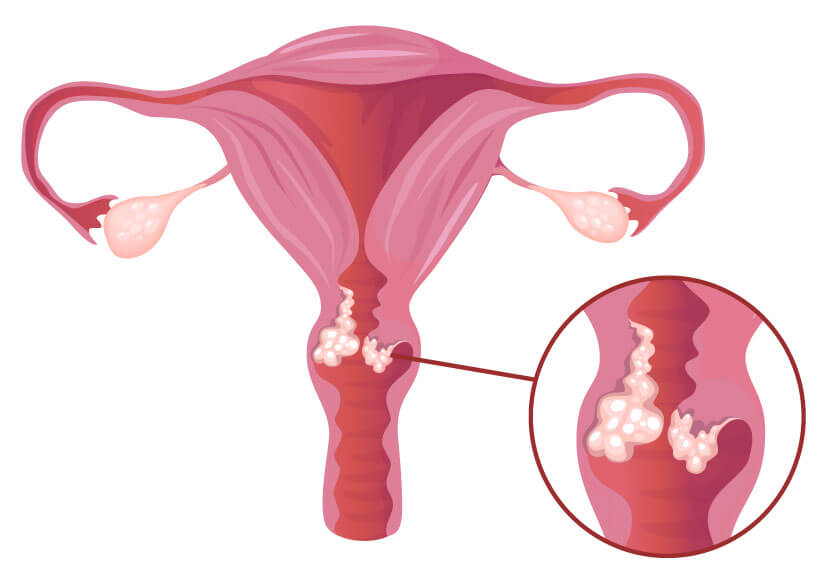
Gebärmutterhalskrebs (Zervixkarzinom)
Gebärmutterhalskrebs entwickelt sich in der Schleimhaut des Gebärmutterhalses und ist eng mit einer Infektion durch Hochrisiko-Humanpapillomviren (HPV) verbunden — einer Gruppe von Viren, die durch sexuellen Kontakt übertragen werden. Zusätzliche Risikofaktoren schließen langfristigen Tabakkonsum, eine geschwächte Immunabwehr und frühzeitige sexuelle Aktivität mit zahlreichen Partnern ein.
Frühe Symptome von Gebärmutterhalskrebs sind oft subtil, was die Diagnose in frühen Stadien erschwert. Zu den häufigeren Symptomen gehören ungewöhnliche vaginale Blutungen, insbesondere nach dem Geschlechtsverkehr, sowie Schmerzen während des Geschlechtsverkehrs und ungewöhnlicher vaginaler Ausfluss.
Diagnose
Die Erstdiagnose erfolgt üblicherweise mittels eines Pap-Abstrichs, bei dem Zellen vom Gebärmutterhals entnommen und mikroskopisch untersucht werden. Bei auffälligen Ergebnissen folgen eine Kolposkopie und Biopsie. In fortgeschrittenen Fällen, insbesondere zur Beurteilung der Ausbreitung und der Tiefeninvasion des Krebses, kommen bildgebende Verfahren wie CT und MRT zum Einsatz. Diese sind entscheidend, um festzustellen, ob und wie weit sich der Krebs über den Gebärmutterhals hinaus ausgebreitet hat.
In speziellen Fällen kann eine Koloskopie (Darmspiegelung) erforderlich sein, wenn der Verdacht besteht, dass der Krebs sich bis in nahegelegene Bereiche wie das Rektum ausgebreitet hat. Diese Information ist wesentlich für die Planung von chirurgischen Eingriffen sowie Strahlen- und Chemotherapie.
Ein umsichtiger Blick
auf Erkrankungen des weiblichen Unterleibs
Bitte beachten Sie, dass viele der Symptome, die mit Erkrankungen des weiblichen Unterleibs in Verbindung gebracht werden, auch bei einer Vielzahl anderer, weniger schwerwiegender Zustände auftreten können, wie beispielsweise hormonelle Schwankungen, Blasenentzündungen oder einfache Menstruationsbeschwerden. Wir bitten Sie, keine voreiligen Schlüsse zu ziehen und Ruhe zu bewahren.
Eine genaue Diagnose durch Fachärzte ist entscheidend, um die genaue Ursache der Symptome zu bestimmen. Unsere Darstellung zielt darauf ab, das Bewusstsein für diese Erkrankungen zu schärfen und die Rolle radiologischer Untersuchungen aufzuzeigen — ohne unnötige Ängste zu schüren. Wenn Sie Beschwerden oder Auffälligkeiten bemerken, empfehlen wir, dies professionell abklären zu lassen, um Klarheit über Ihre Gesundheit zu gewinnen.
Darmvorsorge
Darmkrebs (Kolorektales Karzinom)
Darmkrebs beginnt oft im Dick- oder Enddarm und wird durch das unkontrollierte Wachstum von Zellen verursacht. Zu den Risikofaktoren zählen eine familiäre Vorbelastung, eine ballaststoffarme Ernährung, Rauchen, hoher Alkoholkonsum und entzündliche Darmerkrankungen wie Colitis ulcerosa oder Morbus Crohn. Diese Faktoren erhöhen das Risiko signifikant, besonders bei Menschen über 50 Jahren, bei denen das Risiko mit dem Alter weiter ansteigt.
Symptome und diagnostische Herausforderungen
Anfängliche Symptome von Darmkrebs sind häufig unspezifisch und können Veränderungen im Stuhlgang, Blut im Stuhl, Bauchschmerzen und ungewollten Gewichtsverlust umfassen. Da diese Symptome auch bei weniger schweren Erkrankungen auftreten können, ist die frühzeitige und genaue Diagnose oft schwierig. Die Symptome allein sind nicht ausreichend, um Darmkrebs zu diagnostizieren, da sie leicht mit anderen Darmbeschwerden verwechselt werden können.
Diagnose und Früherkennung
Zur Diagnose und Früherkennung von Darmkrebs werden primär die Koloskopie und die Magnetresonanztomographie (MRT) eingesetzt. Die Koloskopie (Darmspiegelung) ist eine direkte Untersuchung des Dickdarms mittels eines flexiblen Schlauchs mit einer Kamera. Dieses Verfahren ist nicht nur entscheidend für die Früherkennung, sondern ermöglicht es auch, während der Untersuchung Gewebeproben zu entnehmen oder Polypen zu entfernen, die potenziell zu Krebs führen könnten. Durch diese Eingriffe kann die Koloskopie präventiv wirken und zur Krebsvermeidung beitragen.
In Fällen, wo eine nicht-invasive oder ergänzende bildgebende Diagnostik benötigt wird, bietet die Magnetresonanztomographie (MRT) wichtige Einblicke. Die MRT wird speziell zur Beurteilung komplexer Fälle herangezogen, wenn eine genaue Darstellung der Tumorausbreitung im Beckenbereich oder eine detaillierte Beurteilung der umliegenden Strukturen erforderlich ist. Sie ist besonders nützlich, um die Beteiligung angrenzender Gewebe zu evaluieren und entscheidend für die Planung präziser chirurgischer Eingriffe oder anderer Behandlungen.
Präventive Maßnahmen
Regelmäßige Vorsorgeuntersuchungen, einschließlich der Koloskopie, sind entscheidend, um Darmkrebs frühzeitig zu erkennen. Sie sind besonders wichtig für Personen über 50 Jahre oder solche mit erhöhtem Risiko aufgrund familiärer Vorbelastung. Durch frühzeitige Interventionen wie die Entfernung von Polypen während einer Koloskopie können die Entwicklung von Darmkrebs verhindert und die Heilungschancen erheblich verbessert werden.
Zudem bevorzugen viele Patienten die MRT als weniger invasive Alternative zur Koloskopie (Darmspiegelung), besonders wenn es darum geht, unangenehme Untersuchungen zu vermeiden. Dies gilt insbesondere für Männer, die oft eine MRT der traditionellen Darmspiegelung vorziehen, um Unbehagen und die damit verbundenen Risiken zu minimieren.
Chronisch-entzündliche Darmerkrankungen (CED)
Anders als bei routinemäßigen Darmkrebsvorsorgen, die oft im Rahmen von öffentlichen Gesundheitsprogrammen angeboten werden, erfolgen Untersuchungen für chronisch-entzündliche Darmerkrankungen wie Morbus Crohn und Colitis ulcerosa gezielt aufgrund von spezifischen Symptomen oder bekannten Risikofaktoren. Diese Erkrankungen manifestieren sich durch chronische Darm-Entzündungen und sind mit periodischen Schüben verbunden, die Symptome wie Durchfall, Bauchschmerzen, Gewichtsverlust und Müdigkeit hervorrufen können.
Diagnostische Ansätze bei CED
Die Magnetresonanztomographie (MRT) kann ein entscheidendes Instrument bei der Diagnose und Überwachung von CED sein. Sie bietet detaillierte Bilder für die Beurteilung des Entzündungsgrads und einer präzisen Verfolgung des Krankheitsverlaufs. Diese Methode ermöglicht es Ärzten, die Ausdehnung der Entzündung genau zu bestimmen und ist unerlässlich für die Planung einer effektiven Behandlung und das Management der Krankheit.
Weiterführende Informationen
Für detaillierte Informationen über die Symptome, Diagnosemethoden und Behandlungsoptionen bei CED, besuchen Sie bitte unsere Seiten zum radiologischen Untersuchungsbereich «Innere Organe» zu Morbus Crohn und Colitis ulcerosa.
Gelassenheit vs. Gewissheit:
Ihr Vertrauen ist uns wichtig.
Wichtiger Hinweis zu Symptomen
Die auf dieser Seite beschriebenen Symptome und Krankheitsbilder sowie die zugehörigen radiologischen Untersuchungen sollen in erster Linie informieren und aufklären, nicht aber Unruhe oder Besorgnis hervorrufen. Viele der genannten Symptome, wie Bauchschmerzen, Verdauungsprobleme oder Veränderungen im Urin oder gelegentliche Blutungen, sind häufig und können auch auf weniger ernste Ursachen wie Stress, Ernährung oder Infektionen zurückzuführen sein. Für uns in der Radiologie in Freiburg ist es wichtig, dass Sie verstehen, dass solche Symptome nicht automatisch auf schwerwiegende Erkrankungen hinweisen. Unsere Praxis legt großen Wert darauf, durch gezielte und präzise Untersuchungen Klarheit zu schaffen, um schwerwiegende Gesundheitsprobleme auszuschließen oder frühzeitig zu erkennen. Unser Ziel ist es, Ihnen umfassende diagnostische Sicherheit zu bieten und dabei eine medizinische Betreuung zu gewährleisten, die sich durch Umsicht und Fürsorge auszeichnet.
Verbesserungen in der Sicherheit und Effizienz durch Technologie
Moderne Bildgebungstechnologien, insbesondere in der Computertomographie, haben bedeutende Fortschritte in der Reduzierung der Strahlenbelastung gemacht. Durch den Einsatz fortschrittlicher Algorithmen und verbesserter Hardware können die notwendigen Dosisstufen optimiert werden, was die Sicherheit für Patienten erhöht, während gleichzeitig hochwertige Bilder für eine genaue Diagnose bereitgestellt werden. Ergänzend dazu wird moderne radiologische Software zunehmend mit künstlicher Intelligenz (KI) verbessert, die dabei hilft, Muster zu erkennen und Diagnosen zu präzisieren. Diese intelligenten Systeme unterstützen Radiologen, indem sie subtile Abweichungen identifizieren, die für das menschliche Auge möglicherweise nicht sofort erkennbar sind, und tragen so zur Früherkennung von Krankheiten und zur Differenzierung verschiedener Gewebearten bei.
Integration in Vorsorgeprogramme
Die Bedeutung der MRT und CT in der Vorsorge von Unterleib und Darm ist nicht zu unterschätzen, da sie entscheidend zur präzisen Planung diagnostischer und therapeutischer Wege beiträgt. Insbesondere wird die Ganzkörper-MRT als präventives Screening angeboten, um Risiken und Erkrankungen frühzeitig zu erkennen. Dieses umfassende Screening ermöglicht eine ganzheitliche Beurteilung des Gesundheitszustands, die nicht nur zur Früherkennung beiträgt, sondern auch die weiteren diagnostischen und therapeutischen Schritte präzise plant. Vorsorgeprogramme, die von den Krankenkassen unterstützt werden, betonen die Bedeutung der Früherkennung von Erkrankungen der weiblichen Unterleibsorgane, der Prostata und des Darms. Sowohl gesetzliche als auch private Krankenversicherungen heben die Wichtigkeit dieser Untersuchungen hervor, insbesondere ab bestimmten Altersgrenzen, um die Gesundheit langfristig zu sichern.
Die Bedeutung der Früherkennung in der Prostata‑, Unterleibs- und Darmvorsorge kann nicht genug betont werden. Durch moderne bildgebende Verfahren wie MRT und CT konnten in den letzten Jahrzehnten erhebliche Fortschritte erzielt werden. Beispielsweise liegt die 5‑Jahres-Überlebensrate bei früh erkanntem Prostatakrebs nahezu bei 100 %, während sie bei fortgeschrittenen Stadien dramatisch abfällt. Ähnlich zeigt sich, dass bei Darmkrebs die Überlebenschancen bei frühzeitiger Diagnose deutlich höher sind, mit einer 5‑Jahres-Überlebensrate von etwa 90 % im frühen Stadium.
Dank dieser technologischen Fortschritte und der Integration in Vorsorgeprogramme können potenziell lebensbedrohliche Erkrankungen frühzeitig erkannt und effektiv behandelt werden. Dies hat bereits unzähligen Patienten geholfen, schwerwiegende Erkrankungen zu vermeiden und ihre Lebensqualität langfristig zu erhalten.
Erkennen. Beurteilen. Diagnostizieren.
Präzise Diagnostik und fortschrittliche Bildgebung:
MRT und CT für umfassende medizinische Einsichten.
Vorsorge ist der Schlüssel zur Gesundheit.
Wenn es um Ihre Gesundheit geht, ist Vorsorge unerlässlich. Früherkennung kann den Unterschied machen und schwerwiegende Erkrankungen verhindern oder in einem heilbaren Stadium erkennen. Wenn Sie oder Ihr behandelnder Arzt eine präzise Untersuchung für notwendig halten, sind wir hier, um Ihnen mit modernster Bildgebungstechnologie und unserer Expertise zur Seite zu stehen. Kontaktieren Sie uns, wir sind für Sie da — und das sehr gerne:
Telefon:
0761 — 15 61 88 58
Weiterführende Informationen:
Für detaillierte Patienteninformationen und spezifische Vorbereitungsmaßnahmen besuchen Sie bitte unsere Patienten-Informationsseite. Entdecken Sie mehr über die Möglichkeiten zur Diagnose und Prävention im Bereich Unterleib und Darm in unserem umfassenden FAQ-Bereich. Erfahren Sie mehr über die fortschrittlichen Technologien, die wir nutzen, und wie diese Ihre Behandlung verbessern können.
Wir empfehlen unseren Beitrag im Gesundheits-Report «Prostatakrebs Vorsorge: Früherkennung durch MRT». Dieser Artikel bietet eine tiefgehende Analyse der Prostata-MRT als zuverlässigste Methode zur Früherkennung und Vorsorge bei Prostatakrebs. Erfahren Sie alles über die Zusammenhänge von PSA-Wert, Symptomen und Krankheitsverlauf, den Vergleich zwischen MRT und Biopsie, sowie die Vorteile einer frühzeitigen MRT-Diagnose für Heilungschancen und Prognose. Zusätzlich gibt der Beitrag wertvolle Informationen zu den Kosten, dem Ablauf der Untersuchung und beantwortet häufig gestellte Fragen.
Für eine noch umfassendere Vorsorge empfehlen wir unseren Beitrag «Ganzkörper-MRT: Untersuchungen für umfassenden Gesundheitsschutz». Dieser Artikel erläutert, wie eine Ganzkörper-MRT detaillierte Einblicke in den gesamten Körper bieten kann, um frühzeitig diverse Gesundheitsprobleme zu erkennen — von versteckten Tumoren bis zu Gefäßerkrankungen. Sie erfahren, wie diese fortschrittliche Technik zur präventiven Medizin beiträgt und welche Rolle sie in der Früherkennung und ganzheitlichen Diagnose spielt.
Zusätzliche Quellen und Hilfen:
Prostatakrebs
Symptome, Diagnose, Behandlung, Heilungschancen — Prostata.de
Prostatavergrößerung (Benigne Prostatahyperplasie)
Gutartige Prostatavergrößerung – das sollte Mann wissen! — Prostatahilfe Deutschland
Endometriose
Informationen der USZ Universitäts Spital Zürich
Ovarialtumore
Infos auf onkopedia
Uterusmyome
Myome der Gebährmutter — gesundheitsinformation.de
Gebärmutterhalskrebs (Zervixkarzinom)
Informationen von ONKO Internetportal, Deutsche Krebsgesellschaft
Darmkrebs (Kolorektales Karzinom)
Basisinformationen, Risiko und Ursache, Früherkennung … — Deutsche Krebsgesellschaft